Beta amyloidu - Amyloid beta
| Peptyd beta amyloidu (beta-APP) | |||||||||
|---|---|---|---|---|---|---|---|---|---|
 Częściowo pofałdowana struktura amyloidu beta (1 40) w środowisku wodnym (pdb 2lfm)
| |||||||||
| Identyfikatory | |||||||||
| Symbol | APLIKACJA | ||||||||
| Pfam | PF03494 | ||||||||
| InterPro | IPR013803 | ||||||||
| SCOP2 | 2lfm / zakres / SUPFAM | ||||||||
| TCDB | 1.C.50 | ||||||||
| Nadrodzina OPM | 304 | ||||||||
| Białko OPM | 2 lata 3 tys | ||||||||
| Membrana | 45 | ||||||||
| |||||||||
| białko prekursorowe amyloidu beta (A4) (peptydaza neksyna II, choroba Alzheimera) | |||||||
|---|---|---|---|---|---|---|---|
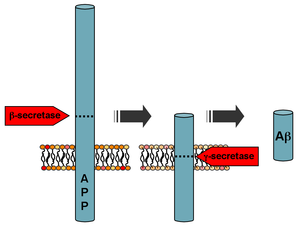 Przetwarzanie białka prekursorowego amyloidu
| |||||||
| Identyfikatory | |||||||
| Symbol | APLIKACJA | ||||||
| Alt. symbolika | AD1 | ||||||
| Gen NCBI | 351 | ||||||
| HGNC | 620 | ||||||
| OMIM | 104760 | ||||||
| RefSeq | NM_000484 | ||||||
| UniProt | P05067 | ||||||
| Inne dane | |||||||
| Umiejscowienie | Chr. 21 kwartał 21,2 | ||||||
| |||||||
Amyloid beta ( Aβ lub Abeta ) to peptydy składające się z 36-43 aminokwasów, które są głównym składnikiem blaszek amyloidowych znajdujących się w mózgach osób z chorobą Alzheimera . Peptydy pochodzą z białka prekursorowego amyloidu (APP), które jest cięte przez sekretazę beta i sekretazę gamma z wytworzeniem Aβ w procesie zależnym od cholesterolu i prezentacji substratu . Cząsteczki Aβ mogą agregować, tworząc elastyczne rozpuszczalne oligomery, które mogą występować w kilku postaciach. Obecnie uważa się, że pewne nieprawidłowo sfałdowane oligomery (znane jako „nasiona”) mogą indukować inne cząsteczki Aβ do przyjęcia nieprawidłowo sfałdowanej postaci oligomerycznej, prowadząc do reakcji łańcuchowej podobnej do infekcji prionowej . Oligomery są toksyczne dla komórek nerwowych . Inne białko związane z chorobą Alzheimera, białko tau , również tworzy takie nieprawidłowo sfałdowane oligomery podobne do prionów i istnieją pewne dowody na to, że nieprawidłowo sfałdowany Aβ może indukować nieprawidłowe sfałdowanie tau.
Badania sugerują, że APP i jej potencjał amyloidowy mają starożytne pochodzenie, sięgające już wczesnych deuterostomów .
Normalna funkcja
Normalna funkcja Aβ nie jest dobrze poznana. Chociaż niektóre badania na zwierzętach wykazały, że brak Aβ nie prowadzi do żadnej oczywistej utraty funkcji fizjologicznych, odkryto kilka potencjalnych aktywności Aβ, w tym aktywację enzymów kinazowych , ochronę przed stresem oksydacyjnym , regulację transportu cholesterolu , działanie jako czynnik transkrypcyjny i aktywność przeciwdrobnoustrojowa (potencjalnie związana z aktywnością prozapalną Aβ ).
System glimfatyczny usuwa odpady metaboliczne z mózgu ssaków, w szczególności amyloid beta. Rzeczywiście, w badaniach genetycznych i biochemicznych wskazano na szereg proteaz jako odpowiedzialnych za rozpoznawanie i degradację beta-amyloidu; należą do nich enzym rozkładający insulinę. i proteaza przedsekwencyjna Szybkość usuwania jest znacznie zwiększona podczas snu. Jednak znaczenie układu limfatycznego w usuwaniu Aβ w chorobie Alzheimera jest nieznane.
Stowarzyszenia chorób
Aβ jest głównym składnikiem blaszek amyloidowych , złogów zewnątrzkomórkowych znajdujących się w mózgach osób z chorobą Alzheimera. Aβ może również tworzyć złogi wyściełające mózgowe naczynia krwionośne w mózgowej angiopatii amyloidowej . Łysinki składają się z plątaniny oligomerów Aβ i regularnie uporządkowanych agregatów zwanych fibrylami amyloidowymi , fałdą białka dzieloną przez inne peptydy, takie jak priony związane z chorobami nieprawidłowego fałdowania białek.
Choroba Alzheimera
Badania sugerują, że rozpuszczalne oligomeryczne formy peptydu mogą być czynnikami sprawczymi rozwoju choroby Alzheimera. Ogólnie uważa się, że oligomery Aβ są najbardziej toksyczne. W hipoteza kanał jonowy zakłada, że rozpuszczalne oligomery, nie włóknistych Ap membrana postać kanałów jonowych, umożliwiające niekontrolowanej wapnia napływu do neuronów, które leży pod rozerwanych jonów wapnia homeostazę i apoptoza obserwowane w chorobie Alzheimera. Badania obliczeniowe wykazały, że również peptydy Aβ osadzone w błonie jako monomery o dominującej konfiguracji spiralnej mogą ulegać oligomeryzacji i ostatecznie tworzyć kanały, których stabilność i konformacja są wrażliwie skorelowane z towarzyszącą obecnością i rozmieszczeniem cholesterolu. Wiele badań genetycznych, biologii komórki, biochemicznych i na zwierzętach potwierdza koncepcję, że Aβ odgrywa kluczową rolę w rozwoju patologii choroby Alzheimera.
Aβ w mózgu jest podwyższony u osób ze sporadyczną chorobą Alzheimera. Aβ jest głównym składnikiem amyloidu miąższowego i naczyniowego mózgu ; przyczynia się do powstawania zmian naczyniowo-mózgowych i działa neurotoksycznie. Nie wyjaśniono, w jaki sposób Aβ gromadzi się w ośrodkowym układzie nerwowym, a następnie inicjuje chorobę komórek. Niektórzy badacze odkryli, że oligomery Aβ indukują niektóre objawy choroby Alzheimera poprzez konkurowanie z insuliną o miejsca wiązania na receptorze insuliny, zaburzając w ten sposób metabolizm glukozy w mózgu. Wiele prac skoncentrowano na mechanizmach odpowiedzialnych za produkcję Aβ, w tym na enzymach proteolitycznych gamma- i β-sekretazach, które wytwarzają Aβ z jego prekursorowego białka APP (białka prekursorowego amyloidu). Aβ krąży w osoczu, płynie mózgowo-rdzeniowym (CSF) i płynie śródmiąższowym mózgu (ISF) głównie jako rozpuszczalny Aβ40 Płytki amyloidowe zawierają zarówno Aβ40, jak i Aβ42, podczas gdy amyloid naczyniowy jest głównie krótszym Aβ40. W obu zmianach znaleziono kilka sekwencji Aβ. Wytwarzanie Aβ w ośrodkowym układzie nerwowym może zachodzić w błonach neuronalnych aksonów po transporcie aksonów β-sekretazy i prezeniliny-1 za pośrednictwem APP.
Wzrosty albo całkowitych poziomów Aβ albo względnego stężenia zarówno Aβ40, jak i Aβ42 (gdzie pierwszy jest bardziej skoncentrowany w płytkach naczyń mózgowych, a drugi w płytkach starczych) powiązano z patogenezą zarówno rodzinnej, jak i sporadycznej choroby Alzheimera. Ze względu na swoją bardziej hydrofobową naturę, Aβ42 jest najbardziej amyloidogenną formą peptydu. Wiadomo jednak, że centralna sekwencja KLVFFAE sama tworzy amyloid i prawdopodobnie tworzy rdzeń włókienka. Jedno badanie dalej korelowało poziomy Aβ42 w mózgu nie tylko z początkiem choroby Alzheimera, ale także ze zmniejszonym ciśnieniem płynu mózgowo-rdzeniowego, co sugeruje, że nagromadzenie lub niezdolność do oczyszczenia fragmentów Aβ42 może odgrywać rolę w patologii.
„ Hipoteza amyloidowa ”, że płytki są odpowiedzialne za patologię choroby Alzheimera, jest akceptowana przez większość badaczy, ale nie została ostatecznie ustalona. Alternatywną hipotezą jest to, że za chorobę odpowiadają raczej oligomery amyloidu niż płytki. U myszy, które są genetycznie modyfikowane do ekspresji oligomerów, ale nie łysinek (APP E693Q ), rozwija się choroba. Co więcej, myszy, które są dodatkowo modyfikowane tak, aby przekształcać oligomery w łysinki (APP E693Q X PS1 ΔE9), nie są bardziej osłabione niż myszy z samymi oligomerami. Wewnątrzkomórkowe złogi białka tau są również obserwowane w chorobie i mogą być również zaangażowane, podobnie jak agregacja alfa-synukleiny .
Nowotwór
Chociaż Aβ odgrywa rolę w rozwoju raka , co skłania do badań nad różnymi rodzajami raka w celu wyjaśnienia natury jego możliwych skutków, wyniki są w dużej mierze niejednoznaczne. Poziomy Aβ oceniano w odniesieniu do wielu nowotworów, w tym przełyku , jelita grubego , płuc i wątroby , w odpowiedzi na obserwowane zmniejszenie ryzyka rozwoju choroby Alzheimera u osób, które przeżyły te nowotwory. Wykazano, że wszystkie nowotwory są pozytywnie powiązane ze zwiększonymi poziomami Aβ, szczególnie nowotworami wątroby. Ten kierunek stowarzyszenia nie został jednak jeszcze ustalony. Badania skupiające się na ludzkich liniach komórkowych raka piersi wykazały ponadto, że te komórki rakowe wykazują zwiększony poziom ekspresji białka prekursorowego amyloidu.
Zespół Downa
Dorośli z zespołem Downa mieli nagromadzenie amyloidu w powiązaniu z objawami choroby Alzheimera, w tym pogorszeniem funkcji poznawczych, pamięci, drobnych ruchów motorycznych, funkcji wykonawczych i umiejętności wzrokowo-przestrzennych.
Tworzenie
Ap powstaje po sekwencyjnym rozszczepienie z białka prekursorowego amyloidu (APP), z transbłonowej glikoproteiny funkcji nieokreślony. APP może być cięty przez enzymy proteolityczne α- , β- i γ-sekretaza ; Białko Aβ jest wytwarzane przez kolejne działanie sekretaz β i γ. Sekretaza γ, która wytwarza C-końcowy koniec peptydu Aβ, tnie w regionie transbłonowym APP i może generować szereg izoform o długości 30-51 reszt aminokwasowych. Najczęstszym izoformy Ap 40 i Ap 42 ; dłuższa forma jest zwykle wytwarzana przez rozszczepienie, które zachodzi w retikulum endoplazmatycznym , podczas gdy krótsza forma jest wytwarzana przez rozszczepienie w sieci trans aparatu Golgiego .
Genetyka
Autosomalne dominujące mutacje w APP powodują dziedziczną chorobę Alzheimera o wczesnym początku (rodzinna AD, fAD). Ta forma AD stanowi nie więcej niż 10% wszystkich przypadków, a zdecydowanej większości AD nie towarzyszą takie mutacje. Jednak rodzinna choroba Alzheimera jest prawdopodobnie wynikiem zmienionego przetwarzania proteolitycznego . Świadczy o tym fakt, że wiele mutacji prowadzących do fAD występuje w pobliżu miejsc cięcia sekretazy γ na APP. Jedna z najczęstszych mutacji powodujących fAD, mutacja London , występuje w kodonie 717 genu APP i powoduje podstawienie aminokwasu z waliny na izoleucynę. Analiza histochemiczna mutacji APP V717I ujawniła rozległą patologię Aβ w całej neuroosi, jak również szeroko rozpowszechnioną angiopatię amyloidową mózgu (CAA).
Gen białka prekursorowego amyloidu znajduje się na chromosomie 21 , dlatego osoby z zespołem Downa mają bardzo wysoką zapadalność na chorobę Alzheimera.
Struktura i toksyczność
Powszechnie uważa się, że amyloid beta jest wewnętrznie pozbawiony struktury , co oznacza, że w roztworze nie uzyskuje unikalnego trzeciorzędowego fałdu, ale raczej zaludnia zestaw struktur. W związku z tym nie można go skrystalizować, a większość wiedzy strukturalnej na temat amyloidu beta pochodzi z NMR i dynamiki molekularnej . Wczesne modele pochodzące z NMR 26-aminokwasowego polipeptydu z amyloidu beta (Aβ 10-35) wykazują strukturę zwiniętej cewki pozbawionej znaczącej zawartości struktury drugorzędowej . Jednak najnowsza (2012) struktura NMR (Aβ 1-40) ma znaczącą strukturę drugorzędową i trzeciorzędową. Badania dynamiki molekularnej wymiany replik sugerują, że amyloid beta może rzeczywiście zasiedlać wiele odrębnych stanów strukturalnych; nowsze badania zidentyfikowały wiele dyskretnych skupisk konformacyjnych za pomocą analizy statystycznej. Dzięki symulacjom prowadzonym za pomocą NMR, amyloid beta 1-40 i amyloid beta 1-42 wydają się również cechować bardzo różne stany konformacyjne, przy czym C-koniec amyloidu beta 1-42 jest bardziej ustrukturyzowany niż fragment 1-40.
Warunki niskotemperaturowe i niskosolne pozwoliły wyizolować pentameryczne oligomery w kształcie dysku pozbawione struktury beta. W przeciwieństwie do tego, rozpuszczalne oligomery przygotowane w obecności detergentów wydają się charakteryzować znaczną zawartością arkusza beta o mieszanym charakterze równoległym i antyrównoległym, różniącym się od włókienek; badania obliczeniowe sugerują antyrównoległy motyw beta-turn-beta zamiast oligomerów osadzonych w błonie.
Sugerowane mechanizmy, za pomocą których amyloid beta może uszkadzać i powodować śmierć neuronów, obejmują wytwarzanie reaktywnych form tlenu podczas procesu jego samoagregacji. Gdy zachodzi to na błonie neuronów in vitro, powoduje peroksydację lipidów i wytwarzanie toksycznego aldehydu zwanego 4-hydroksynonenalem, który z kolei upośledza funkcję ATPaz o działaniu jonowym, transporterów glukozy i transporterów glutaminianu . W efekcie amyloid beta sprzyja depolaryzacji błony synaptycznej, nadmiernemu napływowi wapnia i upośledzeniu mitochondriów. Agregacje peptydu amyloidu beta rozrywają błony in vitro.
Strategie interwencji
Naukowcy zajmujący się chorobą Alzheimera zidentyfikowali kilka strategii jako możliwych interwencji przeciwko amyloidowi:
- Inhibitory β-sekretazy . Działają one w celu zablokowania pierwszego cięcia APP wewnątrz komórki, w retikulum endoplazmatycznym.
- Inhibitory γ-sekretazy (np. semagacestat ). Działają one w celu zablokowania drugiego cięcia APP w błonie komórkowej, a następnie zatrzymałyby późniejsze tworzenie się Aβ i jego toksycznych fragmentów.
- Selektywne Ap 42 środki obniżające (np tarenflurbil ). Te modulate γ-sekretazy zmniejszenie Ap 42 produkcji na rzecz innych (krótsze) w wersji B.
β- i γ-sekretaza są odpowiedzialne za wytwarzanie Aβ z uwolnienia wewnątrzkomórkowej domeny APP, co oznacza, że bardzo poszukiwane są związki, które mogą częściowo hamować aktywność β- lub γ-sekretazy. Aby zainicjować częściowe hamowanie β- i γ-sekretazy, potrzebny jest związek, który może blokować duże miejsce aktywne proteaz aspartylowych, a jednocześnie jest zdolny do ominięcia bariery krew-mózg. Do tej pory unikano badań na ludziach z powodu obaw, że mogą zakłócać sygnalizację za pośrednictwem białek Notch i innych receptorów powierzchniowych komórek.
- Immunoterapia . Stymuluje to układ odpornościowy gospodarza do rozpoznawania i atakowania Aβ lub zapewnia przeciwciała, które albo zapobiegają odkładaniu się płytek albo zwiększają usuwanie płytek lub oligomerów Aβ. Oligomeryzacja to proces chemiczny, który przekształca pojedyncze cząsteczki w łańcuch składający się ze skończonej liczby cząsteczek. Przykładem zapobiegania oligomeryzacji Aβ jest aktywna lub bierna immunizacja Aβ. W tym procesie przeciwciała przeciwko Aβ są wykorzystywane do obniżania poziomu płytek mózgowych. Osiąga się to poprzez promowanie usuwania mikrogleju i/lub redystrybucję peptydu z mózgu do krążenia ogólnoustrojowego. Przeciwciała skierowane przeciwko Aβ , które obecnie znajdują się w badaniach klinicznych , obejmują aducanumab , bapineuzumab , crenezumab , gantenerumab i solanezumab . Szczepionki amyloidowe beta, które są obecnie w badaniach klinicznych, obejmują CAD106 i UB-311 . Jednak przeglądy piśmiennictwa wzbudziły wątpliwości co do ogólnej skuteczności immunoterapii. Jedno z takich badań oceniających dziesięć przeciwciał anty-Ab42 wykazało minimalną ochronę poznawczą i wyniki w każdym badaniu, ponieważ objawy były zbyt zaawansowane w czasie stosowania, aby były użyteczne. Dalszy rozwój jest nadal wymagany do zastosowania u osób przedobjawowych w celu oceny ich skuteczności na wczesnym etapie progresji choroby.
- Środki zapobiegające agregacji, takie jak apomorfina lub karbenoksolon . Ten ostatni jest powszechnie stosowany w leczeniu wrzodów trawiennych, ale wykazuje również właściwości neuroprotekcyjne, które poprawiają funkcje poznawcze, takie jak płynność słowna i konsolidacja pamięci. Wiążąc się z wysokim powinowactwem do fragmentów Aβ42, głównie poprzez wiązanie wodorowe, karbenoksolon wychwytuje peptydy, zanim zdążą się ze sobą agregować, czyniąc je obojętnymi, a także destabilizując już utworzone agregaty, pomagając je oczyścić. Jest to powszechny mechanizm działania środków przeciwagregacyjnych w ogóle.
- W badaniach porównujących Syntetycznej rekombinowanego Ap 42 w testach szybkości przedsionków, włókienek jednorodności i pomiaru toksyczności komórkowej wykazały, że rekombinowane Ap 42 miało szkodliwy wpływ na szybsze migotanie stopy i powyżej syntetycznego peptydu beta amyloidu 1-42.
- Modulowanie homeostazy cholesterolu przyniosło wyniki, które pokazują, że przewlekłe stosowanie leków obniżających poziom cholesterolu, takich jak statyny, wiąże się z mniejszą częstością występowania AD. U genetycznie zmodyfikowanych myszy APP wykazano, że leki obniżające poziom cholesterolu zmniejszają ogólną patologię. Chociaż mechanizm jest słabo poznany, wydaje się, że leki obniżające poziom cholesterolu mają bezpośredni wpływ na przetwarzanie APP.
- Memantyna jest lekiem na chorobę Alzheimera, który uzyskał szerokie uznanie. Jest to niekonkurencyjny bloker kanałów N-metylo-D-asparaginianu ( NMDA ). Wiążąc się z receptorem NMDA z wyższym powinowactwem niż jony Mg2+, memantyna może hamować przedłużony napływ jonów Ca2+, szczególnie z receptorów pozasynaptycznych, co stanowi podstawę ekscytotoksyczności neuronalnej. Jest to opcja w leczeniu osób z umiarkowaną lub ciężką chorobą Alzheimera (efekt umiarkowany). Badanie wykazało, że 20 mg/dzień poprawia funkcje poznawcze, zdolności funkcjonalne i objawy behawioralne.
- Norwalina jest kandydatem na lek do leczenia choroby Alzheimera. Jest inhibitorem arginazy , który łatwo przenika przez barierę krew-mózg i zmniejsza utratę argininy w mózgu. Odkładanie amyloidu beta jest związane z deprywacją L-argininy i neurodegeneracją. Myszy leczone Norwaliną wykazują lepszą pamięć przestrzenną, zwiększone białka związane z neuroplastycznością i zmniejszenie amyloidu beta.
Pomiar beta amyloidu

Związki do obrazowania, zwłaszcza związek B z Pittsburgha (6-OH-BTA-1, tioflawina ), mogą selektywnie wiązać się z amyloidem beta in vitro i in vivo. Ta technika, w połączeniu z obrazowaniem PET , służy do obrazowania obszarów złogów płytki nazębnej u osób z chorobą Alzheimera.
Post mortem lub w biopsjach tkankowych
Beta amyloidu można zmierzyć półilościowo za pomocą immunobarwienia , co pozwala również na określenie lokalizacji. Amyloidu beta może być przede wszystkim naczyniowego, jak w mózgu amyloidu angiopatii , lub blaszek amyloidowych w istocie białej .
Jedną z czułych metod jest test ELISA, który jest testem immunosorpcyjnym, który wykorzystuje parę przeciwciał rozpoznających amyloid beta.
Mikroskopia sił atomowych , która umożliwia wizualizację powierzchni molekularnych w nanoskali, może być wykorzystana do określenia stanu agregacji amyloidu beta in vitro.
Mikrospektroskopia wibracyjna to bezetykietowa metoda, która mierzy drgania cząsteczek w próbkach tkanek. Białka amyloidowe, takie jak Aβ, można wykryć tą techniką ze względu na wysoką zawartość struktur β-kartki. Ostatnio, tworzenie włókienek Aβ zostało rozwiązane w różnych typach płytek w chorobie Alzheimera , co wskazuje, że płytki przechodzą przez różne etapy ich rozwoju.
Interferometria z podwójną polaryzacją to technika optyczna, która umożliwia pomiar wczesnych stadiów agregacji poprzez pomiar wielkości i gęstości cząsteczek w miarę wydłużania się włókienek. Te procesy agregatowe można również badać na konstruktach dwuwarstw lipidowych.
