Badania przesiewowe na raka - Cancer screening
| Badania przesiewowe na raka | |
|---|---|
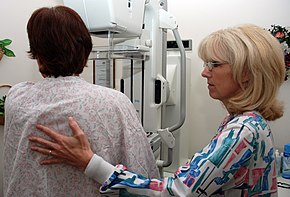
| |
| Cel, powód | wykrycie raka przed wystąpieniem objawów (poprzez kilka badań/obrazowania) |
Badania przesiewowe w kierunku raka mają na celu wykrycie raka przed pojawieniem się objawów. Może to dotyczyć badań krwi , moczu , badania DNA , inne testy lub obrazowania medycznego . Korzyści z badań przesiewowych w zakresie zapobiegania nowotworom , wczesnego wykrywania i późniejszego leczenia należy zestawić z wszelkimi szkodami.
Powszechne badania przesiewowe , zwane również badaniami masowymi lub badaniami populacyjnymi, obejmują badanie przesiewowe wszystkich, zwykle w określonej grupie wiekowej. Selektywne badania przesiewowe identyfikują osoby, o których wiadomo, że są bardziej narażone na zachorowanie na raka, takie jak osoby z rodzinną historią raka.
Badania przesiewowe mogą prowadzić do wyników fałszywie dodatnich i późniejszych procedur inwazyjnych. Badania przesiewowe mogą również prowadzić do wyników fałszywie ujemnych, w których przeoczono istniejący nowotwór. Kontrowersje pojawiają się, gdy nie jest jasne, czy korzyści z badań przesiewowych przewyższają ryzyko samej procedury przesiewowej oraz wszelkich dalszych badań diagnostycznych i leczenia.
Testy przesiewowe muszą być skuteczne, bezpieczne, dobrze tolerowane z akceptowalnie niskimi wskaźnikami wyników fałszywie dodatnich i fałszywie ujemnych . Jeśli wykryte zostaną oznaki raka, przeprowadza się bardziej ostateczne i inwazyjne testy kontrolne, aby postawić diagnozę. Badania przesiewowe w kierunku raka mogą prowadzić do profilaktyki raka i wcześniejszej diagnozy. Wczesna diagnoza może prowadzić do wyższych wskaźników skutecznego leczenia i przedłużenia życia. Jednak może również wydawać się fałszywie, że wydłuża czas do śmierci poprzez błąd czasu realizacji lub błąd czasu .
Zastosowania medyczne
Celem badań przesiewowych w kierunku raka jest dostarczenie przydatnych informacji zdrowotnych, które mogą ukierunkować leczenie. Dobre badanie przesiewowe to takie, które wykryje, kiedy dana osoba ma raka, aby osoba ta mogła szukać leczenia w celu ochrony swojego zdrowia. Prawdopodobieństwo, że dobre badania przesiewowe w kierunku raka nie wyrządziłyby większej szkody niż dostarczenie użytecznych informacji, byłoby mniej prawdopodobne. Ogólnie rzecz biorąc, badania przesiewowe w kierunku raka niosą ze sobą ryzyko i nie powinny być wykonywane bez wskazań medycznych .
Różne rodzaje badań przesiewowych w kierunku raka wiążą się z różnym ryzykiem, ale dobre testy mają pewne cechy. Jeśli test wykryje raka, wynik testu powinien również prowadzić do możliwości leczenia. Dobre testy zawierają cierpliwe wyjaśnienie, dlaczego dana osoba ma wystarczająco wysokie ryzyko zachorowania na raka, aby uzasadnić test. Częścią doświadczenia związanego z testowaniem jest wyjaśnienie przez pracownika służby zdrowia, jak często występują wyniki fałszywie dodatnie, aby pacjent mógł zrozumieć kontekst swoich wyników. Jeśli dostępnych jest wiele testów, należy przedstawić dowolny test wraz z innymi opcjami.
Zagrożenia
Badania przesiewowe w kierunku raka są kontrowersyjne w przypadkach, gdy nie wiadomo jeszcze, czy badanie rzeczywiście ratuje życie. Badania przesiewowe mogą prowadzić do istotnych wyników fałszywie dodatnich i późniejszych procedur inwazyjnych. Kontrowersje pojawiają się, gdy nie jest jasne, czy korzyści wynikające z badań przesiewowych przewyższają ryzyko dalszych badań diagnostycznych i leczenia raka. Badania przesiewowe w kierunku raka nie są wskazane, chyba że przewidywana długość życia przekracza pięć lat, a korzyści w wieku powyżej 70 lat są niepewne.
Rozważa się kilka czynników, aby ustalić, czy korzyści z badań przesiewowych przewyższają ryzyko i koszty badań przesiewowych. Czynniki te obejmują:
- Możliwe szkody spowodowane badaniem przesiewowym: Niektóre rodzaje badań przesiewowych, takie jak zdjęcia rentgenowskie , narażają ciało na potencjalnie szkodliwe promieniowanie jonizujące . Istnieje niewielka szansa, że promieniowanie w teście może spowodować nowy nowotwór u zdrowej osoby. Mammografia przesiewowa , stosowana w celu wykrycia raka piersi, nie jest zalecana mężczyznom ani młodym kobietom, ponieważ istnieje większe prawdopodobieństwo, że badanie to zaszkodzi, niż odniesie z niego korzyści. Inne testy, takie jak kontrola skóry pod kątem raka skóry, nie stwarzają znaczącego ryzyka dla pacjenta. Test, który ma wysokie potencjalne szkody, jest zalecany tylko wtedy, gdy korzyści są również wysokie.
- Prawdopodobieństwo, że test prawidłowo wykryje raka: Jeśli test nie jest czuły , może nie wykryć raka . Jeśli badanie nie jest specyficzne , to może błędnie wskazywać na raka u zdrowej osoby. Wszystkie testy przesiewowe w kierunku raka dają zarówno wyniki fałszywie dodatnie, jak i fałszywie ujemne , a większość daje więcej wyników fałszywie dodatnich. Eksperci biorą pod uwagę wskaźnik błędów przy formułowaniu zaleceń dotyczących tego, który test, jeśli w ogóle, zastosować. W niektórych populacjach test może działać lepiej niż w innych. Dodatnia wartość predykcyjna jest obliczenie prawdopodobieństwa, że pozytywny wynik testu faktycznie reprezentuje raka u danego osobnika, w oparciu o wyniki osób z podobnymi czynnikami ryzyka.
- Prawdopodobieństwo obecności raka: Badania przesiewowe zwykle nie są przydatne w przypadku rzadkich nowotworów. Rzadko robi się to w przypadku młodych ludzi, ponieważ rak jest w dużej mierze chorobą występującą u osób w wieku powyżej 50 lat. Kraje często koncentrują swoje zalecenia dotyczące badań przesiewowych na głównych formach uleczalnych nowotworów występujących w ich populacji. Na przykład Stany Zjednoczone zalecają powszechne badania przesiewowe w kierunku raka okrężnicy , który jest powszechny w USA, ale nie w kierunku raka żołądka , który jest mniej powszechny; Natomiast Japonia zaleca badania przesiewowe w kierunku raka żołądka, ale nie raka okrężnicy, który w Japonii jest rzadszy. Zalecenia dotyczące badań przesiewowych zależą od indywidualnego ryzyka, przy czym osoby wysokiego ryzyka otrzymują wcześniejsze i częstsze badania przesiewowe niż osoby niskiego ryzyka.
- Możliwe szkody wynikające z procedur kontrolnych: Jeśli wynik testu przesiewowego jest pozytywny, zwykle wykonuje się dalsze badania diagnostyczne, takie jak biopsja tkanki. Jeśli test da wiele wyników fałszywie dodatnich, wiele osób zostanie poddanych niepotrzebnym zabiegom medycznym, z których niektóre mogą być niebezpieczne.
- Czy odpowiednie leczenie jest dostępne i właściwe: Nie zaleca się przeprowadzania badań przesiewowych, jeśli nie jest dostępne skuteczne leczenie. Gdy skuteczne i odpowiednie leczenie nie jest dostępne, diagnoza śmiertelnej choroby powoduje znaczne szkody psychiczne i emocjonalne. Na przykład rutynowe badania przesiewowe w kierunku raka zazwyczaj nie są odpowiednie dla bardzo słabej osoby starszej , ponieważ leczenie każdego wykrytego raka może zabić pacjenta.
- Czy wczesne wykrycie poprawia wyniki leczenia: Nawet jeśli leczenie jest dostępne, czasami wczesne wykrycie nie poprawia wyników. Jeśli wynik leczenia jest taki sam, jak gdyby nie przeprowadzono badań przesiewowych, jedynym programem badań przesiewowych jest wydłużenie czasu życia osoby ze świadomością, że ma raka. Zjawisko to nazywa się stronniczością czasu realizacji . Przydatny program badań przesiewowych zmniejsza liczbę potencjalnie utraconych lat życia (dłuższe życie) i utraconych lat życia skorygowanych niepełnosprawnością (dłuższe zdrowe życie).
- Czy rak będzie kiedykolwiek wymagał leczenia: Rozpoznanie raka u osoby, która nigdy nie zostanie przez niego poszkodowana, nazywa się naddiagnozą . Przediagnozowanie jest najczęstsze wśród osób starszych z wolno rosnącymi nowotworami. Obawy dotyczące przediagnozowania są powszechne w przypadku raka piersi i prostaty.
- Czy test jest akceptowany przez pacjentów: Jeśli badanie przesiewowe jest zbyt uciążliwe, np. wymaga zbyt wiele czasu, zbyt dużego bólu lub zachowań niedopuszczalnych kulturowo, ludzie odmówią udziału.
- Koszt testu: Niektóre ciała eksperckie, takie jak United States Preventive Services Task Force , całkowicie ignorują kwestię pieniędzy. Większość jednak zawiera analizę opłacalności, która, przy zachowaniu równych warunków, faworyzuje tańsze testy w porównaniu z droższymi testami, i próbuje zrównoważyć koszt programu badań przesiewowych z korzyściami płynącymi z wykorzystania tych funduszy na inne programy zdrowotne . Analizy te zwykle obejmują całkowity koszt programu badań przesiewowych ponoszony przez system opieki zdrowotnej, taki jak zamówienie badania, wykonanie badania, raportowanie wyników i biopsje w przypadku podejrzanych wyników, ale zwykle nie uwzględniają kosztów ponoszonych przez jednostkę, takich jak czas poświęcony z dala od zatrudnienia.
- Stopień, w jakim rak jest uleczalny: jeśli dana osoba ma niską średnią długość życia lub w inny sposób znajduje się w końcowym stadium choroby przewlekłej, taki pacjent może mieć lepsze życie, ignorując raka, nawet jeśli zostanie znaleziony. Jeśli diagnoza raka nie spowoduje zmiany w opiece, wówczas badania przesiewowe w kierunku raka prawdopodobnie nie przyniosą pozytywnego wyniku. Przediagnozowanie w tym przypadku występuje na przykład u pacjentów ze schyłkową niewydolnością nerek, a organizacje odradzają wykonywanie badań przesiewowych w kierunku raka u takich pacjentów.
Według rodzaju
Rak piersi
Badania przesiewowe raka piersi jest screening medyczny od bezobjawowych , zdrowych kobiet na raka piersi , starając się osiągnąć wcześniejszą diagnozę. Celem wczesnego wykrywania jest wykrycie nowotworu, kiedy można go wyleczyć. Zastosowano szereg testów przesiewowych, w tym kliniczne i samodzielne badania piersi, mammografię, kliniczne badanie piersi, samobadanie piersi, termografię, pobieranie próbek tkanek i rezonans magnetyczny. Mammografia jest metodą najczęściej stosowaną do badań przesiewowych w kierunku raka piersi u kobiet w wieku 50 lat i starszych. Obecnie w użyciu są mammogramy 3D, a kobiety, które są bardziej narażone na raka piersi, mogą poddać się rezonansowi magnetycznemu. Czynniki ryzyka raka piersi są brane pod uwagę przy podejmowaniu decyzji, czy konieczne jest badanie przesiewowe, a jeśli tak, który jest najlepszy dla danej osoby.
Rak szyjki macicy
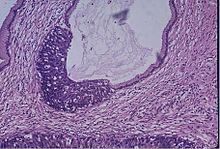
Badanie przesiewowe szyjki macicy za pomocą testu Pap lub innych metod jest bardzo skuteczne w wykrywaniu i zapobieganiu rakowi szyjki macicy , chociaż istnieje poważne ryzyko nadmiernego leczenia u młodych kobiet w wieku do 20 lat lub starszych, które są podatne na wiele nieprawidłowych komórek, które ustępują naturalnie. Istnieje znaczny zakres zalecanego wieku, w którym należy rozpocząć badania przesiewowe na całym świecie. Zgodnie z europejskimi wytycznymi dotyczącymi badań przesiewowych w kierunku raka szyjki macicy z 2010 r. wiek, w którym należy rozpocząć badania przesiewowe, mieści się w przedziale 20–30 lat, „najlepiej jednak nie przed 25 lub 30 rokiem życia”, w zależności od obciążenia chorobą w populacji i dostępnych zasobów.
W Stanach Zjednoczonych wskaźnik raka szyjki macicy wynosi 0,1% wśród kobiet poniżej 20 roku życia, dlatego American Cancer Society oraz American College of Obstetricians and Gynecologists zdecydowanie zalecają rozpoczęcie badań przesiewowych w wieku 21 lat, niezależnie od wieku w momencie inicjacji seksualnej. lub inne zachowania związane z ryzykiem. W przypadku zdrowych kobiet w wieku 21–29 lat, które nigdy nie miały nieprawidłowego wymazu cytologicznego, badanie przesiewowe w kierunku raka szyjki macicy z cytologią szyjki macicy (rozmaz Pap) należy przeprowadzać co 3 lata, niezależnie od statusu szczepienia przeciwko HPV. Preferowanym badaniem przesiewowym dla kobiet w wieku 30–65 lat jest „wspólne badanie”, które obejmuje połączenie badania cytologicznego szyjki macicy i badania HPV co 5 lat. Jednak dopuszczalne jest badanie przesiewowe tej grupy wiekowej za pomocą samego wymazu cytologicznego co 3 lata. U kobiet w wieku powyżej 65 lat badania przesiewowe w kierunku raka szyjki macicy można przerwać w przypadku braku nieprawidłowych wyników badań przesiewowych w ciągu ostatnich 10 lat i braku CIN 2 lub wyższego w wywiadzie.
Rak jelita
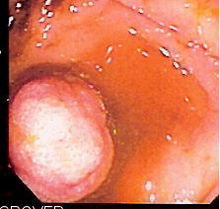
Badania przesiewowe w kierunku raka jelita grubego , jeśli są wykonywane odpowiednio wcześnie, mają charakter zapobiegawczy, ponieważ prawie wszystkie nowotwory jelita grubego wywodzą się z łagodnych narośli zwanych polipami , które można zlokalizować i usunąć podczas kolonoskopii (patrz polipektomia jelita grubego ).
US Preventive Services Task Force zaleca badania przesiewowe w kierunku raka jelita grubego za pomocą badania krwi utajonej w kale , sigmoidoskopii lub kolonoskopii u dorosłych, rozpoczynając od 50. roku życia i kontynuując do 75. roku życia. Dla osób w wieku powyżej 75 lat lub tych, których oczekiwana długość życia jest krótsza niż 10 lat, nie zaleca się przeprowadzania badań przesiewowych. Nową metodą enzymatyczną do badań przesiewowych w kierunku raka jelita grubego jest test M2-PK , który jest w stanie wykryć krwawiące i niekrwawiące nowotwory jelita grubego i polipy. W 2008 r. Kaiser Permanente Colorado wdrożył program, który wykorzystywał automatyczne rozmowy telefoniczne i wysyłał testy immunochemiczne kału pacjentom, którzy spóźnili się na badania przesiewowe w kierunku raka jelita grubego . Program zwiększył odsetek wszystkich kwalifikujących się członków poddanych kontroli o 25 procent. Multi-Target Stool DNA Test (Cologuard) i Plasma SEPT9 DNA Meethylation Test (Epi proColon) zostały zatwierdzone przez FDA.
W Anglii dorośli poddawani są co dwa lata badaniom przesiewowym na krew utajoną w kale w wieku od 60 do 74 lat, a ostatnio rozszerzono ich zakres do wieku od 50 do 74 lat.
Rak prostaty
Podczas badań przesiewowych w kierunku raka prostaty , PSA test może wykryć małe raki, które nigdy nie staną się zagrażające życiu, ale po wykryciu doprowadzi do leczenia. Ta sytuacja, zwana przediagnozowaniem , naraża mężczyzn na komplikacje wynikające z niepotrzebnego leczenia, takiego jak operacja lub radioterapia. Procedury kontrolne stosowane do diagnozowania raka prostaty ( biopsja prostaty ) mogą powodować działania niepożądane, w tym krwawienie i infekcję. Leczenie raka prostaty może powodować nietrzymanie moczu (niezdolność do kontrolowania przepływu moczu) oraz zaburzenia erekcji (erekcje nieodpowiednie do współżycia). W rezultacie w 2012 r. Amerykańska Grupa Zadaniowa ds. Usług Prewencji (USPSTF) zaleciła przeciwko badaniom przesiewowym opartym na antygenie swoistym dla prostaty (PSA) w celu wykrycia raka prostaty „istnieją bardzo małe potencjalne korzyści i znaczne potencjalne szkody” i podsumowując: chociaż wszyscy chcą pomóc w zapobieganiu zgonom z powodu raka prostaty, obecne metody badań przesiewowych PSA i leczenia raka wykrytego przesiewowo nie są odpowiedzią”.
Niedawno przegląd Fentona z 2018 r. (przeprowadzony dla USPSTF) skupił się na dwóch najwyższej jakości randomizowanych badaniach kontrolnych dotyczących kosztów i korzyści badań przesiewowych PSA, a wyniki ilustrują złożone problemy związane z badaniami przesiewowymi w kierunku raka. Fenton donosi, że badania przesiewowe 1000 mężczyzn co cztery lata przez 13 lat zmniejszają śmiertelność z powodu raka prostaty tylko o jeden. Dokładniej, z tych 1000 mężczyzn: 243 otrzymało wskazanie raka podczas badań przesiewowych PSA (z których większość miała następnie biopsję); z nich 3 musiały być hospitalizowane z powodu powikłań biopsji; 35 zdiagnozowano raka prostaty (a zatem odsetek fałszywych alarmów z pierwotnego badania przesiewowego PSA wynosił >85%); z tych 35, 3 uniknęło przerzutowego raka prostaty, a 1 uniknął śmierci z powodu raka prostaty, podczas gdy 9 rozwinęło impotencję lub nietrzymanie moczu z powodu ich leczenia, a 5 zmarło z powodu raka prostaty pomimo leczenia. W swoich zaleceniach z 2018 r. USPSTF szacuje, że 20%-50% mężczyzn ze zdiagnozowanym rakiem prostaty po pozytywnym badaniu przesiewowym PSA ma raka, który, nawet jeśli nie jest leczony, nigdy nie rozwinie się, nie rozprzestrzeni ani nie zaszkodzi im.
Większość północnoamerykańskich grup medycznych zaleca zindywidualizowane decyzje dotyczące badań przesiewowych, biorąc pod uwagę ryzyko, korzyści i osobiste preferencje pacjentów.
Rak płuc
Badania przesiewowe w kierunku raka płuc przeprowadzono tylko w populacjach wysokiego ryzyka, takich jak palacze i pracownicy narażeni zawodowo na niektóre substancje. W 2010 roku zalecenia władz medycznych zwracają się na korzyść badań przesiewowych w kierunku raka płuc, które prawdopodobnie staną się szerzej dostępne w rozwiniętych gospodarkach.
W grudniu 2013 roku United States Preventive Services Task Force (USPSTF) zmieniła swoje wieloletnie zalecenie, że nie ma wystarczających dowodów, by zalecać lub przeciwko badaniu przesiewowemu w kierunku raka płuc, na następujące: „USPSTF zaleca coroczne badania przesiewowe w kierunku raka płuc z zastosowaniem małej dawki tomografii komputerowej u osób dorosłych w wieku od 55 do 80 lat, które paliły od 30 paczkolat i obecnie palą lub rzuciły palenie w ciągu ostatnich 15 lat.Badania przesiewowe należy przerwać, gdy dana osoba nie pali przez 15 lat lub gdy wystąpi problem zdrowotny, który znacząco ogranicza oczekiwaną długość życia lub zdolność lub chęć poddania się leczniczej operacji płuc”.
Rak trzustki
Wczesne wykrywanie biomarkerów raka trzustki osiągnięto przy użyciu testu immunologicznego opartego na SERS. Platforma SERS do wykrywania multipleksowych biomarkerów białkowych w mikroprzepływowym chipie do wykrywania służy do wykrywania kilku biomarkerów białkowych w celu przewidywania rodzaju choroby i krytycznych biomarkerów oraz zwiększania szansy diagnozy między chorobami o podobnych biomarkerach (PC, OVC i zapalenie trzustki). Powszechnie uważa się, że ogólne badania przesiewowe dużych grup w kierunku raka trzustki nie są obecnie prawdopodobnie skuteczne, a poza badaniami klinicznymi nie ma programów na to. European Society for Medical Oncology zaleca regularne badania przesiewowe z endoskopowej ultrasonografii i obrazowania MRI / CT dla osób z grupy wysokiego ryzyka z odziedziczonych genetyki, zgodnie z innych zaleceń, co może również obejmować CT. Do badań przesiewowych można zastosować specjalne procedury skanowania CT, takie jak wielofazowe skanowanie CT.
W przypadku populacji o średnim ryzyku rutynowe badania przesiewowe w kierunku raka trzustki nie są obecnie zalecane.
Rak jamy ustnej
US Preventive Services Task Force (USPSTF) w 2013 roku stwierdził, że dowody były niewystarczające do określenia bilansu korzyści i szkód skriningu raka jamy ustnej u dorosłych bez objawów według podstawowej opieki zdrowotnej. Do podobnych wniosków dochodzi American Academy of Family Physicians, natomiast American Cancer Society zaleca, aby dorośli powyżej 20 roku życia, poddawani okresowym badaniom lekarskim, poddawali się badaniu jamy ustnej pod kątem nowotworu. Amerykańskie Stowarzyszenie Stomatologiczne zaleca dostawcy pozostają wyczuleni na objawy raka podczas rutynowych badań. Badania przesiewowe w kierunku raka jamy ustnej są również zalecane przez niektóre grupy higienistek stomatologicznych.
Inne nowotwory
Nie ma wystarczających dowodów, aby zalecać lub przeciw badaniom przesiewowym w kierunku raka skóry i raka pęcherza moczowego . Rutynowe badania przesiewowe nie są zalecane w przypadku raka jąder i raka jajnika .
Badania
Obrazowanie całego ciała
Skany CT całego ciała są dostępne do badań przesiewowych w kierunku raka, ale ten rodzaj obrazowania medycznego w poszukiwaniu raka u osób bez wyraźnych objawów może powodować problemy, takie jak zwiększona ekspozycja na promieniowanie jonizujące . Jednak skany rezonansu magnetycznego (MRI) nie są związane z ryzykiem promieniowania, a skany MRI są oceniane pod kątem ich zastosowania w badaniach przesiewowych raka. Istnieje duże ryzyko wykrycia tzw. incydentaloma – łagodnych zmian, które mogą być interpretowane jako nowotwór i narażać pacjentów na potencjalne ryzyko poprzez poddanie się procedurom kontrolnym.
Bibliografia
Dalsza lektura
- Smith, RA; kokkinidy, V; Eyre, HJ (2007). „Badania na raka w Stanach Zjednoczonych, 2007: przegląd aktualnych wytycznych, praktyk i perspektyw” . CA: Cancer Journal dla klinicystów . 57 (2): 90-104. doi : 10.3322/canjclin.57.2.90 . PMID 17392386 .
- Aziz, Khalid; Wu, George Y., wyd. (2002). Badania przesiewowe w kierunku raka: praktyczny przewodnik dla lekarzy . Aktualna praktyka kliniczna. Humana Prasa. Numer ISBN 9780896038653.
Zewnętrzne linki
- Programy przesiewowe raka NHS
- Badania przesiewowe w kierunku raka , Cancer Research UK
- Przegląd badań przesiewowych w kierunku raka , National Cancer Institute
- Badania przesiewowe na raka w eMedicine
- ColonCancerCheck zawierający broszury informacyjne w 24 językach w Ministerstwie Zdrowia i Opieki Długoterminowej w Ontario
- http://www.scotland.gov.uk/Topics/Health/health/cancer/Cancer-Screening/criteria
- Jak zalecenia dotyczące badań przesiewowych zmieniły się w czasie od Amerykańskiego Towarzystwa Onkologicznego
