gruczolak przysadki - Pituitary adenoma
| gruczolak przysadki | |
|---|---|
 | |
| Utrata pola widzenia w hemianopsji dwuskroniowej : obwodowa utrata widzenia dotycząca obu oczu, wynikająca z guza (typowo gruczolaka przysadki) - wywierającego nacisk na skrzyżowanie wzrokowe . | |
| Specjalność | Onkologia , endokrynologia |
Gruczolaki przysadki to guzy występujące w przysadce mózgowej . Gruczolaki przysadki są generalnie podzielone na trzy kategorie w zależności od ich biologicznego funkcjonowania: łagodny gruczolak, inwazyjny gruczolak i raki . Większość gruczolaków jest łagodna, około 35% to inwazyjne, a tylko 0,1% do 0,2% to raki. Gruczolaki przysadki stanowią od 10% do 25% wszystkich nowotworów wewnątrzczaszkowych, a szacunkowa częstość występowania w populacji ogólnej wynosi około 17%.
Nieinwazyjne i niewydzielające gruczolaki przysadki uważa się za łagodne zarówno w sensie dosłownym, jak i klinicznym; jednak niedawna metaanaliza (Fernández-Balsells i in. 2011) dostępnych badań wykazała, że do tej pory istnieją skąpe badania – niskiej jakości – które mogłyby albo potwierdzić, albo obalić to założenie.
Gruczolaki przekraczające 10 mm (0,39 cala) są definiowane jako makrogruczolaki , a te mniejsze niż 10 mm (0,39 cala) określane są jako mikrogruczolaki . Większość gruczolaków przysadki to mikrogruczolaki, których częstość szacuje się na 16,7% (14,4% w badaniach autopsyjnych i 22,5% w badaniach radiologicznych ). Większość mikrogruczolaków przysadki często pozostaje niezdiagnozowana, a te, które zostały zdiagnozowane, są często stwierdzane jako przypadkowe i określane jako incydentaloma .
Najczęstszą przyczyną niedoczynności przysadki są makrogruczolaki przysadki .
Podczas gdy gruczolaki przysadki występują często, dotykając około 1 na 6 osób w populacji ogólnej, klinicznie czynne gruczolaki przysadki, które wymagają leczenia chirurgicznego, występują rzadziej i dotykają około 1 na 1000 osób w populacji ogólnej.
Symptomy i objawy
Fizyczny
Gruczolaki przysadki wydzielające hormony powodują jedną z kilku form nadczynności przysadki . Specyfika zależy od rodzaju hormonu. Niektóre nowotwory wydzielają więcej niż jeden hormon, najczęstszą kombinacją jest GH i prolaktyna , które objawiają się nieoczekiwanym wzrostem kości i nieoczekiwaną laktacją (zarówno u mężczyzn, jak iu kobiet).
Pacjent z gruczolakiem przysadki może wykazywać ubytki pola widzenia , klasycznie dwuskroniowe niedowidzenie połowicze . Powstaje z ucisku nerwu wzrokowego przez guz. Specyficznym obszarem drogi wzrokowej, na którym następuje ucisk przez te guzy, jest skrzyżowanie nerwu wzrokowego . Anatomia tej struktury powoduje nacisk na nią, aby wytworzyć defekt w skroniowym polu widzenia po obu stronach, stan zwany hemianopsją dwuskroniową . Jeśli pochodzące przełożony na skrzyżowanie wzrokowe , częściej w czaszkogardlaka części przysadki łodygi , wizualny defekt pola najpierw pojawiają się jako bitemporal gorszej quadrantanopia , jeśli pochodzące gorszej skrzyżowanie wzrokowe wizualny defekt pola najpierw pojawiają się jako bitemporal najwyższej quadrantanopia . Boczna ekspansja gruczolaka przysadki może również uciskać nerw odwodzący , powodując boczne porażenie mięśnia prostego .
Również gruczolak przysadki może powodować objawy zwiększonego ciśnienia śródczaszkowego . Prolactinoma często zaczyna dawać objawy, zwłaszcza w czasie ciąży, kiedy podwyższony poziom hormonu estrogenu może zwiększyć tempo wzrostu guza.
U pacjentów z gruczolakami przysadki często występują różne rodzaje bólów głowy. Gruczolak może być głównym czynnikiem sprawczym bólu głowy lub może zaostrzać ból głowy spowodowany innymi czynnikami. Wśród rodzajów doświadczanych bólów głowy znajdują się zarówno przewlekłe, jak i epizodyczne migreny , a rzadziej różne jednostronne bóle głowy; pierwotny przeszywający ból głowy, krótkotrwałe jednostronne neuralgipodobne napady bólu głowy z wstrzyknięciem i łzawieniem spojówki (SUNCT) - inny rodzaj przeszywającego bólu głowy charakteryzujący się krótkimi ukłuciami bólu - klasterowy ból głowy i ciągła hemicrania (HS).
Kompresyjne objawy gruczolaków przysadki (ubytki pola widzenia, pogorszenie ostrości wzroku, bóle głowy) są częściej obserwowane w przypadku makrogruczolaków (o średnicy powyżej 10 mm) niż w przypadku mikrogruczolaków (o średnicy poniżej 10 mm).
Gruczolaki niewydzielające mogą pozostać niewykryte przez dłuższy czas, ponieważ nie widać wyraźnych nieprawidłowości; stopniowa redukcja normalnej aktywności z powodu zmniejszonej produkcji hormonów jest raczej mniej widoczna. Na przykład niewystarczająca ilość hormonu adrenokortykotropowego oznacza, że nadnercza nie wytwarzają wystarczającej ilości kortyzolu , co skutkuje powolnym powrotem do zdrowia po chorobie, stanach zapalnych i chronicznym zmęczeniu; niewystarczający poziom hormonu wzrostu u dzieci i młodzieży prowadzi do obniżenia wzrostu, ale może to mieć wiele innych wyjaśnień.
Psychiatryczny
Różne objawy psychiatryczne są związane z zaburzeniami przysadki, w tym gruczolakami przysadki. Odnotowano objawy psychiatryczne, takie jak depresja, apatia lękowa, niestabilność emocjonalna, łatwa drażliwość i wrogość.
Komplikacje

- Akromegalia to zespół, który powstaje, gdy przedni przysadka mózgowa wytwarza nadmiar hormonu wzrostu (GH). Około 90-95% przypadków akromegalii jest spowodowanych przez gruczolaka przysadki i najczęściej dotyka on dorosłych w średnim wieku. Akromegly może powodować poważne oszpecenie, poważne komplikacje i przedwczesną śmierć, jeśli nie jest kontrolowana. Choroba, która często wiąże się również z gigantyzmem , jest trudna do zdiagnozowania we wczesnym stadium i często jest pomijana przez wiele lat, aż do momentu, gdy zmiany w rysach zewnętrznych, zwłaszcza twarzy, staną się zauważalne wraz z medianą czasu od pojawienia się pierwszych objawów do diagnoza trwająca dwanaście lat.
- Zespół Cushinga to zaburzenie hormonalne, które powoduje hiperkortyzolizm, czyli podwyższony poziom kortyzolu we krwi. Choroba Cushinga (CD) jest najczęstszą przyczyną zespołu Cushinga, odpowiadającą za około 70% przypadków. CD występuje, gdy gruczolak przysadki powoduje nadmierne wydzielanie hormonu adrenokortykotropowego (ACTH), który stymuluje nadnercza do wytwarzania nadmiernych ilości kortyzolu .
- Choroba Cushinga może powodować zmęczenie, przyrost masy ciała, złogi tłuszczu w okolicy brzucha i dolnej części pleców (otyłość tułowia) i twarzy ("twarz księżyca"), rozstępy ( rozstępy ) na skórze brzucha, ud, piersi i ramion, nadciśnienie , nietolerancja glukozy i różne infekcje. U kobiet może powodować nadmierny wzrost owłosienia twarzy ( hirsutyzm ), au mężczyzn zaburzenia erekcji . Objawy psychiatryczne mogą obejmować depresję, lęk , łatwą drażliwość i niestabilność emocjonalną. Może również skutkować różnymi trudnościami poznawczymi .
- Nadczynność przysadki to choroba przedniego płata przysadki, która jest zwykle spowodowana czynnościowym gruczolakiem przysadki i prowadzi do nadmiernego wydzielania hormonów przysadkowo-gruczołowych, takich jak hormon wzrostu; prolaktyna; tyreotropina; hormon luteinizujący; hormon folikulotropowy; i hormon adrenokortykotropowy.
- Udar przysadki jest stanem, który pojawia się, gdy gruczolaki przysadki nagle wykrwawiają się wewnętrznie, powodując gwałtowny wzrost rozmiaru lub gdy guz przerasta ukrwienie, co powoduje martwicę tkanek, a następnie obrzęk martwej tkanki. Udar przysadki często objawia się utratą wzroku i nagłym początkiem bólu głowy i wymaga szybkiego leczenia kortykosteroidami i, jeśli to konieczne, interwencji chirurgicznej.
- Moczówka prosta ośrodkowa jest spowodowana zmniejszoną produkcją hormonu antydiuretycznego wazopresyny, który powoduje silne pragnienie i nadmierne wytwarzanie bardzo rozcieńczonego moczu ( wielomocz ), co może prowadzić do odwodnienia . Wazopresyna jest wytwarzana w podwzgórzu, a następnie transportowana w dół szypułki przysadki i magazynowana w tylnym płacie przysadki, który następnie wydziela ją do krwiobiegu.
Ponieważ przysadka znajduje się blisko mózgu, gruczolaki inwazyjne mogą zaatakować oponę twardą , kość czaszki lub kość klinową .
Czynniki ryzyka
Wielokrotna neoplazja endokrynologiczna
Gruczolaki przedniego płata przysadki są główną cechą kliniczną mnogiej gruczolakowatości wewnątrzwydzielniczej typu 1 (MEN1), rzadkiego dziedzicznego zespołu endokrynologicznego, który dotyka 1 osobę na 30 000. MEN powoduje różne kombinacje łagodnych lub złośliwych guzów w różnych gruczołach układu dokrewnego lub może powodować powiększenie gruczołów bez tworzenia guzów. Często atakuje przytarczyce , komórki wysp trzustkowych i przedni płat przysadki mózgowej. MEN1 może również powodować nowotwory nieendokrynologiczne , takie jak naczyniakowłókniaki twarzy , kolagenoma , tłuszczaki , oponiaki , wyściółczaki i mięśniaki gładkie . Około 25 procent pacjentów z MEN1 rozwija gruczolaki przysadki.
Kompleks Carney
Kompleks Carney'a (CNC), znany również jako zespół LAMB i zespół NAME, jest autosomalnie dominującym stanem obejmującym śluzaki serca i skóry, przebarwienia skóry ( lentiginoza ) i nadczynność endokrynną i różni się od triady Carney'a . Około 7% wszystkich śluzaków serca jest związanych z kompleksem Carneya. U pacjentów z CNC rozwijają się guzy przysadki mózgowej wytwarzające hormon wzrostu (GH), aw niektórych przypadkach te same guzy również wydzielają prolaktynę . Nie ma jednak izolowanych prolactinoma ani żadnego innego rodzaju guza przysadki. U niektórych pacjentów z CNC przysadka charakteryzuje się obszarami rozrostowymi z rozrostem najprawdopodobniej poprzedzającym powstawanie gruczolaków wytwarzających GH.
Rodzinny izolowany gruczolak przysadki
Rodzinny izolowany gruczolak przysadki (FIPA) to termin używany do identyfikacji choroby, która jest dziedziczona autosomalnie dominująco i charakteryzuje się obecnością dwóch lub więcej spokrewnionych pacjentów dotkniętych wyłącznie gruczolakami przysadki, bez innych powiązanych objawów, które występują w mnogiej gruczolakowatości wewnątrzwydzielniczej typu 1 (MEN-1) lub kompleksie Carneya . FIPA została po raz pierwszy opisana w ograniczonej grupie rodzin przez grupę Alberta Beckersa w Liège w Belgii; później FIPA został w pełni scharakteryzowany w wieloośrodkowym międzynarodowym badaniu 64 rodzin. Rodziny FIPA są podzielone na te, które są jednorodne i mają ten sam typ gruczolaka przysadki u wszystkich dotkniętych chorobą członków rodziny (np. tylko akromegalia , tylko prolactinoma itp.), podczas gdy heterogeniczne rodziny FIPA mogą mieć różne gruczolaki przysadki u dotkniętych członków rodziny.
Genetyka FIPA
FIPA ma dwie znane przyczyny genetyczne, mutacje w genie białka oddziałującego z receptorem AH (AIP) i duplikacje w chromosomie Xq26.3, które obejmują gen GPR101, który również powoduje zespół arogygantyzmu związanego z chromosomem X (X-LAG). Około 15-20% rodzin FIPA nosi mutację lub delecję genu AIP linii zarodkowej , a choroba występuje jako autosomalna dominująca z niepełną penetracją, co oznacza, że około 20% nosicieli mutacji AIP rozwinie gruczolaka przysadki. Gruczolaki przysadki związane z mutacją AIP (albo występujące jako FIPA lub jako pojedyncze, nierodzinne przypadki) są zwykle gruczolakami wydzielającymi hormon wzrostu ( akromegalia ) lub prolaktynami ( prolactinoma ), które są duże (makrogruczolaki) i często występują u dzieci, młodzieży i młodych dorośli ludzie. Daly i współpracownicy wykazali, że przypadki akromegalii z mutacjami AIP wystąpiły około 20 lat przed przypadkami akromegalii bez mutacji AIP, a guzy te są duże i stosunkowo oporne na leczenie. Ze względu na młody wiek zachorowania, mutacje AIP są najczęstszą genetyczną przyczyną gigantyzmu przysadki (29% przypadków).
X-LAG jest rzadkim zespołem guzów/hiperplazji przysadki o początku wczesnego dzieciństwa, który prowadzi do nadmiaru hormonu wzrostu i ciężkiego przerostu oraz gigantyzmu przysadki. Do tej pory zgłoszono trzy rodziny FIPA z X-LAG, z których wszystkie miały transmisję duplikacji chromosomu Xq26.3 z chorej matki na chorego syna. Charakterystyki chorobowe bardzo młodego początku gigantyzmu przysadki prowadzą do poważnego przerostu, jeśli nie są odpowiednio leczone; wielu najwyższych ludzi w historii (np. Robert Pershing Wadlow ; Sandy Allen , André Rousimoff (Andre the Giant), Zeng Jinlian ) miało podobną historię kliniczną jak pacjenci z zespołem X-LAG. Najwyższym historycznym osobnikiem o znanej przyczynie genetycznej był Julius Koch (Geant Constantin), u którego stwierdzono, że ma X-LAG w badaniach genetycznych jego szkieletu. X-LAG ma jak dotąd 100% penetrację (wszyscy dotknięci duplikacją Xq26.3 mają tę chorobę i dotyka głównie kobiety. Izolowane nierodzinne przypadki X-LAG mogą mieć albo konstytucyjną duplikację chromosomu Xq26.3, w tym GPR101 , lub mozaikowatość dla duplikacji (obecnej w mniejszości komórek) w przypadku izolowanych pacjentów płci męskiej X-LAG powoduje około 10% przypadków gigantyzmu przysadki .
Mechanizm
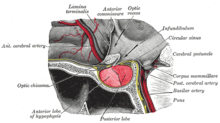
Przysadka lub przysadka jest często określana jako „gruczoł nadrzędny” ludzkiego ciała. Jest częścią osi podwzgórzowo-przysadkowej i kontroluje większość funkcji hormonalnych organizmu poprzez wydzielanie różnych hormonów do układu krążenia . Przysadka mózgowa znajduje się poniżej mózgu w zagłębieniu ( dołku ) kości klinowej, znanym jako sella turcica . Chociaż przysadka jest anatomicznie i funkcjonalnie połączona z mózgiem, znajduje się poza barierą krew-mózg . Jest oddzielona od przestrzeni podpajęczynówkowej przez siodła Diaphragma , dlatego pajęczynówka a tym samym płynie mózgowo-rdzeniowym nie mogą dostać się do tureckiego siodła.
Przysadka jest podzielona na dwa płaty, płat przedni (który stanowi dwie trzecie objętości gruczołu) i płat tylny (jedna trzecia objętości) oddzielone pars intermedia .
Tylny płat (płat przysadki mózgowej lub neuronowa) z przysadki nie jest, pomimo swojej nazwy, prawdziwy gruczołu . Pośladków płat zawiera aksony z neuronów , które rozciągają się z podwzgórza , z którym jest połączony poprzez przysadki łodygi. Hormony wazopresyna i oksytocyna wytwarzane przez neurony jądra nadwzrokowego i przykomorowego podwzgórza są gromadzone w płacie tylnym i uwalniane z zakończeń aksonów ( dendrytów ) w obrębie płata.
Przedni płat przysadki mózgowej to prawdziwy gruczoł, który wytwarza i wydziela sześć różnych hormonów: hormon tyreotropowy (TSH), hormon adrenokortykotropowy (ACTH), hormon folikulotropowy (FSH), hormon luteinizujący (LH), hormon wzrostu (GH) i prolaktyny (PRL).
Diagnoza
Rozpoznanie gruczolaka przysadki można postawić, a przynajmniej podejrzewać, na podstawie przedstawionej powyżej konstelacji powiązanych objawów.
Diagnostyka różnicowa obejmuje gruźlicę przysadki, zwłaszcza w krajach rozwijających się iu pacjentów z obniżoną odpornością. Rozpoznanie potwierdza badanie poziomu hormonów oraz obrazowanie radiologiczne przysadki (np. tomografia komputerowa lub rezonans magnetyczny ).
Klasyfikacja
W przeciwieństwie do guzów tylnej przysadki, gruczolaki przysadki są klasyfikowane jako guzy endokrynologiczne (nie guzy mózgu). Gruczolaki przysadki klasyfikuje się na podstawie kryteriów anatomicznych , histologicznych i czynnościowych.
- Guzy przysadki anatomicznie są klasyfikowane według ich wielkości na podstawie wyników badań radiologicznych; albo mikrogruczolaki (mniejsze niż <10 mm) lub makrogruczolaki (równe lub większe niż ≥10 mm).
- Klasyfikacja na podstawie wyników radioanatomicznych umieszcza gruczolaki w 1 z 4 stopni (I–IV):
- Stadium I: mikrogruczolaki (<1 cm) bez ekspansji siodła.
- Stadium II: makrogruczolaki (≥1 cm) i mogą rozciągać się powyżej siodła.
- Stadium III: makrogruczolaki z powiększeniem i inwazją dna lub rozszerzeniem nadsiodłowym.
- Etap IV to zniszczenie siodła.
- Klasyfikacja histologiczna wykorzystuje immunohistologiczną charakterystykę guzów pod kątem produkcji hormonów. Historycznie klasyfikowano je jako bazofilowe , kwasolubne lub chromofobowe na podstawie tego, czy przyjęły barwniki nalewkowe hematoksyliną i eozyną . Ta klasyfikacja wyszła z użycia na rzecz klasyfikacji opartej na typie hormonu wydzielanego przez guz. Około 20-25% gruczolaków nie wydziela żadnych łatwo rozpoznawalnych aktywnych hormonów („niefunkcjonujące guzy”), a mimo to są one czasami określane jako „chromofobiczne”.
- Klasyfikacja funkcjonalna jest na podstawie aktywności guzy Endocrine jak określono w surowicy poziomów hormonu tkanki przysadki i sekrecji hormonu komórkowych wykrywano poprzez barwienie immunohistochemiczne . Wartości „Procent przypadków produkcji hormonów” to frakcje gruczolaków wytwarzających każdy pokrewny hormon każdego typu nowotworu w porównaniu do wszystkich przypadków guzów przysadki i nie korelują bezpośrednio z odsetkami każdego typu nowotworu ze względu na mniejszą lub większą częstość występowania brak wydzielania oczekiwanego hormonu. Tak więc gruczolaki niewydzielnicze mogą być albo gruczolakami zerowymi, albo bardziej specyficznym gruczolakiem, który jednak pozostaje niewydzielniczy.
- Każdy typ gruczolakoraka przysadki wymieniony w poniższej tabeli może powodować objawy uciskowe z powodu miejscowej ekspansji, oprócz ogólnoustrojowego działania wydzielanych hormonów wymienionych w kolumnie patologii.
- Gruczolaki zerowe z definicji nie wydzielają hormonów, ale często powodują ucisk na szypułkę przysadki (efekt szypułkowy). Prowadzi to do obniżenia poziomu dopaminy z podwzgórza docierającego do przedniego płata przysadki mózgowej. Dopamina wywiera hamujący wpływ na wydzielanie prolaktyny. Przy braku tego działania hamującego poziom prolaktyny wzrasta i często jest podwyższony w gruczolakach zerowych. Prowadzi to do objawów hipogonadyzmu.
| Rodzaj gruczolaka | Wydzielanie | Barwiący | Patologia | Procent przypadków produkcji hormonów | Procent cichych przypadków |
|---|---|---|---|---|---|
| gruczolaki laktotroficzne ( prolactinoma ) | wydzielają prolaktynę | kwasolubny | mlekotok , hipogonadyzm , brak miesiączki , niepłodność i impotencja | 30% | <9% |
| gruczolaki somatotroficzne | wydzielają hormon wzrostu (GH) | kwasolubny | akromegalia u dorosłych; gigantyzm u dzieci | 15% | <9% |
| gruczolaki kortykotroficzne | wydzielają hormon adenokortykotropowy (ACTH) | bazofilowy | choroba Cushinga | 2-6% | 10% |
| gruczolaki gonadotropowe | wydzielają hormon luteinizujący (LH), hormon folikulotropowy (FSH) i ich podjednostki | bazofilowy | zwykle nie powodują objawów, czasami hipergonadyzm | 10% | 73% |
| gruczolaki tyreotroficzne (rzadko) | wydzielają hormon stymulujący tarczycę (TSH) | bazofilowy do chromofobowego | sporadycznie nadczynność tarczycy , zwykle nie powoduje objawów | Mniej niż 1% | <9% |
| gruczolaki zerowe | nie wydzielają hormonów | może wybarwić się na obecność synaptofizyny | Bezobjawowy lub hipogonadyzm | 25% gruczolaków przysadki jest niewydzielniczych | 1% |
Przypadki przysadki
Przypadkowe guzy przysadki to guzy przysadki, które charakteryzują się przypadkowym znaleziskiem . Często wykrywa się je za pomocą tomografii komputerowej (CT) lub rezonansu magnetycznego (MRI), wykonywanych w ocenie niepowiązanych schorzeń, takich jak podejrzenie urazu głowy , w ocenie zaawansowania raka lub w ocenie niespecyficznych objawów, takich jak zawroty głowy i ból głowy . Nierzadko zdarza się, że zostają wykryte podczas autopsji . W metaanalizie gruczolaki wykryto u średnio 16,7% w badaniach pośmiertnych, przy czym większość z nich to mikrogruczolaki (<10 mm); makrogruczolaki stanowiły jedynie 0,16% do 0,2% zmarłych. Chociaż niewydzielające, nieinwazyjne mikrogruczolaki przysadki są ogólnie uważane za łagodne zarówno w sensie dosłownym, jak i klinicznym , do tej pory istnieje niewiele badań o niskiej jakości, które potwierdzają to twierdzenie.
W aktualnych Wytycznych Praktyki Klinicznej (2011) Endocrine Society – profesjonalna, międzynarodowa organizacja medyczna w dziedzinie endokrynologii i metabolizmu – zaleciło, aby wszyscy pacjenci z incydentaloma przysadką poddawali się pełnemu wywiadowi lekarskiemu i badaniu fizykalnemu, badaniom laboratoryjnym w celu ekran pod kątem nadmiernego wydzielania hormonów i niedoczynności przysadki . Jeżeli uszkodzenie jest w bliskim sąsiedztwie nerwów wzrokowych lub skrzyżowanie wzrokowe , o oględziny pole powinno być wykonywane. U osób z incydentaloma, które nie wymagają chirurgicznego usunięcia, należy przeprowadzić kontrolną ocenę kliniczną i neuroobrazowanie, a także kontrolne badanie pola widzenia pod kątem incydentaloma, który przylega lub uciska nerw wzrokowy i skrzyżowanie oraz kontrolne badanie endokrynologiczne w kierunku makroincydentaloma.
Ektopowy gruczolak przysadki
Pozamacicznej (występujące w nieprawidłowym miejscu), gruczolak przysadki jest rzadkim typem nowotworu, który występuje na zewnątrz z tureckiego siodła , najczęściej w klinowej , region nadsiodłowej, nosogardzieli i jamistych zatok .
Przerzuty do przysadki mózgowej
Raki, które dają przerzuty do przysadki są rzadkie i zwykle obserwowane u osób starszych, przy czym najczęściej występują nowotwory płuc i piersi. U pacjentów z rakiem piersi przerzuty do przysadki występują w około 6-8% przypadków.
Objawowe przerzuty do przysadki stanowią tylko 7% zgłoszonych przypadków. U osób z objawami moczówka prosta często występuje z częstością około 29-71%. Inne często zgłaszane objawy to dysfunkcja przedniego płata przysadki, ubytki pola widzenia, ból głowy i oftalmoplegia .
Leczenie
Możliwości leczenia zależą od rodzaju guza i jego wielkości:
- Prolactinoma najczęściej leczonych kabergoliną lub chinagolidu (zarówno agonistów dopaminy ), których rozmiar zmniejszenie guza, jak również łagodzi objawy, a następnie za pomocą obrazowania szeregowej w celu wykrycia wzrostu wielkości. Leczenie, gdy guz jest duży, może być radioterapią, terapią protonową lub zabiegiem chirurgicznym, a pacjenci na ogół dobrze reagują. W przeciwieństwie do prolactinoma, gruczolaki tyreotroficzne słabo reagują na leczenie agonistą dopaminy.
- Gruczolaki somatotroficzne reagują na oktreotyd lub lanreotyd , które są długo działającymi analogami somatostatyny . Te analogi receptora somatostatyny hamują wydzielanie hormonu wzrostu. W badaniach okazało się, że są one w około 50-55% skuteczne w zmniejszaniu masy guza i zmniejszaniu poziomu hormonu wzrostu i insulinopodobnego czynnika wzrostu 1 ( IGF-1 ). Pegwisomant będący antagonistą receptora hormonu wzrostu jest również stosowany w leczeniu gruczolaków somatotroficznych. Pegwisomant blokuje działanie hormonu wzrostu. Może być stosowany w monoterapii lub w połączeniu z analogiem somatostatyny.
- Chirurgia jest powszechnym sposobem leczenia guzów przysadki. Normalnym podejściem jest adenektomia przezklinowa , która zwykle może usunąć guz bez wpływu na mózg lub nerwy wzrokowe.
- Promieniowanie jest również stosowane w leczeniu gruczolaków przysadki. Przykłady obejmują radioterapię wiązką zewnętrzną lub wiązką protonów lub radiochirurgię stereotaktyczną. Zewnętrzne napromienianie gruczolaków przysadki może zatrzymać wzrost guza na kilka lat, ale u większości pacjentów niewydolność przysadki rozwija się w ciągu 10 lat, co wymaga dożywotniej terapii hormonalnej. Radioterapia gruczolaków przysadki wiąże się z 4-krotnym wzrostem śmiertelności z powodu choroby naczyń mózgowych.
Zobacz też
Bibliografia
Zewnętrzne linki
| Klasyfikacja | |
|---|---|
| Zasoby zewnętrzne |