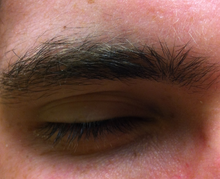
Mikrosen - Microsleep
Microsleep ( MS ) jest nagły chwilowy epizod snu lub senność, które mogą trwać od kilku sekund do kilku sekund, gdy jednostka nie reaguje na jakiejś arbitralnej bodźców zmysłowych i traci przytomność. Stwardnienie rozsiane występuje, gdy dana osoba traci i odzyskuje świadomość po krótkim utracie świadomości, często bez ostrzeżenia, lub gdy występują nagłe zmiany między stanami czuwania i snu. W kategoriach behawioralnych MS mogą objawiać się opadającymi oczami, powolnym zamykaniem powiek i kiwaniem głową. Pod względem elektrycznym mikrosny są często klasyfikowane jako przesunięcie w elektroencefalografii (EEG), podczas którego aktywność 4–7 Hz ( fala theta ) zastępuje rytm czuwania 8–13 Hz ( fala alfa ).
SM często pojawiają się w wyniku braku snu . Jednak zdrowe osoby, które nie są pozbawione snu lub zmęczone, mogą również doświadczać SM podczas monotonnych zadań. Niektórzy eksperci definiują mikrosen według kryteriów behawioralnych (kiwanie głową, opadające powieki itp.), podczas gdy inni opierają się na markerach EEG. Ponieważ istnieje wiele sposobów wykrywania SM w różnych kontekstach, nie ma zgody co do tego, jak najlepiej identyfikować i klasyfikować epizody mikrosnu.
Microsleep jest niezwykle niebezpieczny, gdy występuje w sytuacjach wymagających ciągłej czujności , takich jak prowadzenie pojazdu mechanicznego lub praca z ciężkimi maszynami. Ludzie, którzy doświadczają mikrosnu, często nie są ich świadomi, zamiast tego wierzą, że przez cały czas nie spali lub chwilowo stracili koncentrację.
Tło i znaczenie

Przy ponad 1550 ofiarach śmiertelnych i 40 000 nie śmiertelnych urazów rocznie w samych Stanach Zjednoczonych w wyniku sennej jazdy, utrata snu stała się problemem zdrowia publicznego. Doświadczając mikrosnu podczas jazdy samochodem, z perspektywy kierowcy prowadzi on samochód, a potem nagle uświadamia sobie, że kilka sekund minęło niezauważone. Dla kierowcy nie jest oczywiste, że spali podczas tych brakujących sekund, chociaż w rzeczywistości tak się stało. Śpiący kierowca jest narażony na bardzo wysokie ryzyko kolizji podczas epizodu mikrosnu.
Historycznie wiele wypadków i katastrof było wynikiem epizodów mikrosnu w takich okolicznościach. Na przykład twierdzi się, że epizod mikrosnu był jednym z czynników przyczyniających się do katastrofy pociągu Waterfall w 2003 r.; maszynista miał atak serca, a strażnik, który powinien był zareagować na rosnącą prędkość pociągu, powiedział, że jego obrońca miał mikrospanie, co powoduje, że jest on nierozliczany. 31 maja 2009 r. samolot Air France ( Air France Flight 447 ) przewożący 228 osób z Brazylii do Francji rozbił się na Oceanie Atlantyckim, zabijając wszystkich na pokładzie. Pilot samolotu poinformował: „Nie spałem wystarczająco dużo ostatniej nocy. Godzina – to za mało”, przekazując kontrolę dwóm drugim pilotom, którzy nie reagowali odpowiednio, gdy samolot był w niebezpieczeństwie. Możliwy mikrosen został zarejestrowany jako część narracyjnego werdyktu w dochodzeniu w sprawie wykolejenia tramwaju Croydon w 2016 roku . Być może najbardziej godnym uwagi przykładem była awaria reaktora jądrowego w Czarnobylu na Ukrainie w kwietniu 1986 roku. Reaktor zaczął się przegrzewać około godziny 1:30, ponieważ krytyczne zawory chłodzące zostały wyłączone. Pracownicy zmianowi, pozbawieni snu i prawdopodobnie doświadczający mikrosnów, co w konsekwencji ograniczyło zdolność podejmowania decyzji, przez pomyłkę wyłączyli system chłodzenia, powodując przegrzanie reaktora. W efekcie doszło do niszczącej eksplozji, w wyniku której poproszono o liczne rany i ofiary śmiertelne.
Dlatego mikroseny są często badane w kontekście wykrywania senności kierowcy i zapobiegania urazom związanym z pracą oraz incydentom bezpieczeństwa publicznego (np. wypadki ciężarówek, wypadki lokomotyw, wypadki samolotów itp.). Niektóre statystyki znajdują się poniżej:
- 44% kierowców podczas jazdy późną nocą staje się niebezpiecznie śpiące.
- Niezwykle męczące protokoły pracy zwiększają prawdopodobieństwo wypadku z blisko 0% do 35%.
- Przewlekłe mikrosny (MS) nie tylko zwiększają prawdopodobieństwo urazu, ale także zmniejszają produktywność pracowników i zwiększają prawdopodobieństwo nieobecności w pracy.
- Według jednego z badań Centers for Disease Control and Prevention (CDC), wśród 74 571 dorosłych respondentów w 12 stanach USA, 35,3% zgłosiło <7 godzin snu w typowym okresie 24 godzin, 48,0% zgłosiło chrapanie, 37,9% zgłosiło niezamierzone zasypianie w ciągu dnia co najmniej raz w poprzednim miesiącu, a 4,7% zgłosiło zasypianie lub zasypianie podczas prowadzenia samochodu co najmniej raz w poprzednim miesiącu.
- Narodowy Highway Traffic Safety Administration szacuje, że 2,5% wypadków śmiertelnych i 2% wypadków szkody obejmować senny jazdy.
-
Zmęczenie wiąże się z 250 ofiarami śmiertelnymi w wypadkach przewoźników lotniczych w ciągu ostatnich 16 lat.
 2016 Croydon wykolejenie tramwaj , wynika z podejrzeniem microsleep dotykającą sterownik.
2016 Croydon wykolejenie tramwaj , wynika z podejrzeniem microsleep dotykającą sterownik.
Korelaty neuronowe
Ogólnie rzecz biorąc, mikrosny charakteryzują się zmniejszeniem aktywności obszarów mózgu związanych z czuwaniem i wzrostem aktywności obszarów mózgu związanych ze snem. Patrzenie na neuronowe korelaty mikrosnów jest trudne, ponieważ mikroseny mogą być również wywoływane przez monotonne zadania (np. prowadzenie samochodu lub drzemanie w klasie). Dlatego ważne jest, aby zbadać neuronowe korelaty zdarzeń mikrosnu w odniesieniu do ustawień eksperymentalnych (np. ustawienia symulowanej jazdy, ustawienia czasu reakcji itp.). Indywidualna zmienność struktury mózgu utrudnia również obiektywne diagnozowanie zdarzeń związanych z mikrosnem.
W jednym badaniu aktywność neuronalną leżącą u podstaw MS była badana przez jednoczesne pomiary wideo z oka, zachowanie odpowiedzi, EEG i fMRI u osób normalnie wypoczętych, zaangażowanych w zadanie czuciowo-motoryczne. Dwudziestu uczestników śledziło bodziec wzrokowy za pomocą joysticka przez 50 minut w 2 wymiarach (góra/dół/prawo/lewo) na ekranie komputera. Uczestnicy wykonywali to zadanie w skanerze fMRI, tak że reakcja joysticka, wideo z prawego oka, EEG (60 elektrod EEG) i dane fMRI były rejestrowane jednocześnie. Większość uczestników miała częste mikrosny (>35) w ciągłym zadaniu wzrokowo-ruchowym (śledzenie bodźca wzrokowego na ekranie), co odpowiadało zmniejszonej aktywności w czasie obszarów mózgu związanych z pobudzeniem ( wzgórze , śródmózgowie i tylna kora zakrętu obręczy ).
W innym badaniu zbadano wzorce aktywacji 5 osób, które obudziły się z mikrosnu w symulowanym eksperymencie jazdy. Stwierdzono, że po przebudzeniu dochodzi do aktywacji kory czołowej , płata limbicznego (w fazie intensywnej aktywacji) oraz kory czołowej, kory skroniowej , pierwszorzędowego obszaru ruchowego i wyspy (w fazie po nagłym przebudzeniu). Dlatego w badaniu stwierdzono, że podejmowanie decyzji nie było aktywowane natychmiast po przebudzeniu z epizodu stwardnienia rozsianego, prawdopodobnie zwiększając ryzyko urazu podczas intensywnych zadań decyzyjnych, takich jak prowadzenie pojazdu lub operacja.
Przejście od czuwania do snu jest regulowane przez różne substancje chemiczne. Adenozyna prawdopodobnie powoduje „uczucie senności” w mikrosnach, podczas gdy dopamina prawdopodobnie zmniejsza zdarzenia mikrosnu poprzez promowanie czuwania. Wykazano , że mikrosny korelują ze spontanicznymi falami mostowo - kolankowato - potylicznymi ( PGO ) , które tłumią przetwarzanie wzrokowe w jądrach podstawnych . Gdy ten szlak nie jest aktywowany, komórki wzgórka górnego (co powoduje uwalnianie dopaminy) nie mogą być odhamowane przez zwoje podstawne, co prowadzi do słabej zdolności przetwarzania i początku mikrosnu.
Metody wykrywania i klasyfikacje
Obecnie istnieje wiele sposobów na wykrycie mikrosnu; jednak brakuje ogólnego konsensusu co do najlepszego sposobu identyfikacji i klasyfikacji mikrosnu. Wydaje się, że najprostszymi metodami wykrywania tych zdarzeń są testy psychologiczne, testy mowy i testy behawioralne (np. test ziewania i test wideo z oczu). Bardziej złożone i kosztowne sposoby wykrywania mikrosnu obejmują EEG, fMRI, EOG i PSG powiązane z różnymi platformami oprogramowania. Gdy równolegle stosuje się wiele testów, wykrywanie mikrosnów najprawdopodobniej stanie się dokładniejsze.
| metoda | Opis lub przykłady |
|---|---|
| Polisomnografia (PSG) | PSG monitoruje wiele funkcji organizmu, w tym mózg (EEG), ruchy gałek ocznych (EOG), aktywność mięśni lub aktywację mięśni szkieletowych (EMG) i rytm serca (EKG) podczas snu. |
| Elektroencefalografia (EEG) | EEG rejestruje spontaniczną aktywność elektryczną mózgu w krótkim okresie czasu, zwykle 20-40 minut, rejestrowaną z wielu elektrod na skórze głowy. Mikrosny mają przesunięcie EEG na wolniejsze częstotliwości (od fal alfa do theta). |
| Funkcjonalne obrazowanie metodą rezonansu magnetycznego (fMRI) | Funkcjonalna procedura neuroobrazowania wykorzystująca technologię MRI, która mierzy aktywność mózgu poprzez wykrywanie powiązanych zmian w przepływie krwi (wykrywa, które obszary mózgu są aktywne podczas zdarzeń mikrosnu). |
| Testy psychologiczne | Test czasu reakcji , Skala Senności Karolińskiej (KSS), Test Utrzymania Czuwania (MWT), Test Wielokrotnego Opóźnienia Snu (MSLT). |
| Elektrookulogram (EOG) | EOG to technika pomiaru potencjału spoczynkowego siatkówki oka ludzkiego. |
| Test wzrokowo-wideo | Mierzy mruganie i ruchy oczu w celu wykrycia zdarzeń mikrosnu. |
| Test ziewania ust | Liczy liczbę ziewnięć na przestrzeni czasu. |
| Testy mowy | Bada emocje i/lub prozodię w mowie, aby przewidzieć epizody mikrosnu. |
Pomimo prób globalnej klasyfikacji mikrosnu za pomocą tych metod wykrywania (ze szczególnym uwzględnieniem EEG i testów powolnego zamykania powiek), istnieje duża zmienność typów mikrosnów, których doświadczają ludzie. Subiektywne, samoopisowe testy psychologiczne, takie jak Karolinska Sleepiness Scale (KSS), choć powszechnie przyjęta i pozytywnie skorelowana z EEG, często mają ograniczoną użyteczność, ponieważ jednostki czasami nie są świadome swojego poziomu senności. Przyszłe badania muszą koncentrować się bardziej na obiektywnych mikrostanach (np. szczegółowej mocy elektrycznej w krótszych odstępach czasu), które leżą u podstaw zdarzeń mikrosnu, tak aby zdarzenia elektryczne można było z większą dokładnością rozumieć w kategoriach zdarzeń behawioralnych. Wtedy zdarzenia mikrosnu można by płynniej odróżnić od innych stanów świadomości, takich jak cicha świadomość doświadczana podczas medytacji.
Choroby, badania kliniczne i farmakologia
Mikrosny są często związane z chorobami. Bezdech senny jest zdecydowanie najpoważniejszą chorobą związaną z mikrosnem pod względem częstości występowania, dotykającą około 10–15 milionów ludzi. Inne choroby, które mogą być związane z mikrosnem to narkolepsja , nadmierna senność , schizofrenia i inne przyczyny nadmiernej senności w ciągu dnia . Epizody mikrosnu są często zaniedbywane i nie są wykorzystywane jako wskaźnik diagnostyczny tych chorób. Zamiast tego, klinicyści używają oprzyrządowania, takiego jak PSG, do przeprowadzenia badania snu na pacjentach w celu oceny ogólnej jakości snu w warunkach laboratoryjnych.
Nawracające mikrosny, które negatywnie wpływają na codzienne życie, często zalicza się do kategorii nadmiernej senności w ciągu dnia. Tak więc większość badań klinicznych dotyczących mikrosnów dotyczy zmniejszania mikrosnów w nadmiernej senności w ciągu dnia poprzez zastosowanie interwencji farmakologicznych. W szczególności modafinil stał się popularnym lekiem zmniejszającym mikrosny ze względu na jego działanie pobudzające z niewielkimi lub zerowymi skutkami ubocznymi, a nowe leki są często porównywane z wynikami modafinilu i placebo w celu oceny skuteczności (np. metylofenidat w chorobie Parkinsona). Modafinil jest również testowany w wielu chorobach, takich jak schizofrenia, narkolepsja, katapleksja i bezdech senny. Ogólnie rzecz biorąc, trajektoria badań klinicznych dotyczących mikrosnu z objawami negatywnymi wydaje się dokładniej testować modafinil w większej liczbie chorób i porównywać nowe leki ze skutecznością modafinilu w celu zmniejszenia negatywnego wpływu mikrosnu na ludzi w całym spektrum chorób.
| Tytuł | Interwencje | Warunki |
|---|---|---|
| Wpływ BF2.649 w leczeniu nadmiernej senności w ciągu dnia w narkolepsji. | Lek: BF2.649, Lek: Modafinil , Lek: Placebo | Leczenie nadmiernej senności w ciągu dnia w narkolepsji. |
| Badanie skuteczności i bezpieczeństwa BF2.649 w leczeniu nadmiernej senności w ciągu dnia w narkolepsji | Lek: BF2.649, Modafinil, Placebo | Narkolepsja, nadmierna senność w ciągu dnia, katapleksja , zaburzenia snu |
| Badanie określające zakres dawek BF2.649 w porównaniu z placebo w leczeniu nadmiernej senności w ciągu dnia u pacjentów z chorobą Parkinsona | Lek: Placebo, Lek: BF 2.649 5 mg, Lek: BF 2.649 10 mg, Lek: BF 2.649 20 mg, Lek: BF 2.649 40 mg | Nadmierna senność w ciągu dnia, choroba Parkinsona |
| Badanie nowatorskiego związku na nadmierną senność w ciągu dnia związaną z narkolepsją | Lek: Placebo, Lek: PF-03654746 | Nadmierna senność w ciągu dnia, narkolepsja |
| Leczenie opornej nadmiernej senności w ciągu dnia u pacjentów z obturacyjnym bezdechem sennym/zespołem spłyconego oddechu (OSA/HS) za pomocą terapii nosowej ciągłym dodatnim ciśnieniem w drogach oddechowych (nCPAP) (0249-015) | Produkt porównawczy: MK0249, Lek: Produkt porównawczy: placebo, Lek: Produkt porównawczy: modafinil | bezdech senny (obturacyjny), zespół spłyconego oddechu, nadmierna senność w ciągu dnia |
| Pitolisant do oceny tygodniowej częstotliwości ataków katapleksji i EDS u pacjentów z narkoleptyką (HARMONY CTP) | Lek: Pitolisant , Lek: Placebo | Narkolepsja z katapleksją, nadmierna senność w ciągu dnia |
| Porównanie modafinilu i metylofenidatu w leczeniu nadmiernej senności w ciągu dnia u pacjentów z chorobą Parkinsona | Lek: modafinil, Lek: metylofenidat | Choroba Parkinsona |
| Augmentacyjna terapia modafinilem w przypadku nadmiernej senności w ciągu dnia i objawów negatywnych u pacjentów ze schizofrenią | Lek: Modafinil, Lek: Placebo | Schizofrenia |
| Skuteczność i bezpieczeństwo BF2.649 w nadmiernej senności w ciągu dnia (EDS) w chorobie Parkinsona | Lek: BF2.649 (pitolisant) | Choroba Parkinsona |
| Badanie Xyremu na nadmierną senność w ciągu dnia i zaburzenia snu w chorobie Parkinsona (PD) | Lek: hydroksymaślan sodu | Choroba Parkinsona |
Czasami mikrosny są efektem ubocznym różnych leków, szczególnie w odniesieniu do leków stymulujących dopaminę w chorobie Parkinsona. W szczególności senność jest uznanym działaniem niepożądanym agonistów dopaminy , pramipeksolu i ropinirolu . Wiadomo, że leki te powodują nagłe napady snu u około 50% pacjentów z chorobą Parkinsona (PD) podczas prowadzenia samochodu. Dlatego interwencje kliniczne dotyczące mikrosnu mogą również obejmować zmniejszenie nadmiernej senności jako efektu ubocznego podawania leku.
Jednak większość mikrosnów nie ma znaczenia klinicznego. Osoby, które czują się senne i chcą zachować czujność, często spożywają dostępne bez recepty środki pobudzające, takie jak kofeina w kawie . Dokładniej, wykazano, że przyjmowanie kofeiny o wysokiej częstotliwości w niskich dawkach jest skuteczne w przeciwdziałaniu skutkom złej wydajności pracy z powodu wydłużonego czuwania, potwierdzając hipotezę, że adenozyna jest mediatorem spadków wydajności związanych z przedłużonym czuwaniem. Inne stymulanty, które mogą zmniejszyć częstotliwość mikrosnu to Adderall , amfetamina , kokaina i tytoń .
Zobacz też
Bibliografia
Przypisy
Prace cytowane
- Ogilvie RD (czerwiec 2001). „Proces zasypiania”. Sen Med Rev . 5 (3): 247–270. doi : 10.1053/smrv.2001.0145 . PMID 12530990 .
- Tirunahari VL, Zaidi SA, Sharma R, Skurnick J, Ashtyani H (styczeń 2003). „Mikrosenność i senność: porównanie wielokrotnego testu latencji snu i punktacji mikrosnu jako testu diagnostycznego nadmiernej senności w ciągu dnia”. Sen Med. ks . 4 (1): 63–7. doi : 10.1016/s1389-9457(02)00250-2 . PMID 14592362 .
- Faber J, Novák M, Svoboda P, Tatarinov V, Tichý T (2003). „[Mikrosen z elektro- i psychofizjologicznego punktu widzenia]”. Sb Lek (po czesku). 104 (4): 375–85. PMID 15320529 .